
前一陣子碰到了一個少見的病例(有關洗腎通路)。病患在某一次通血管之後,就開始不斷發燒。 在醫院進進出出,使用抗生素後,發燒不但沒有穩定,而且變得更嚴重。 但說也奇怪,通常透析通路感染後,會有敗血性休克,而且通常會有化膿及菌血症。但這位病患沒有這些...
前一陣子碰到了一個少見的病例(有關洗腎通路)。病患在某一次通血管之後,就開始不斷發燒。
在醫院進進出出,使用抗生素後,發燒不但沒有穩定,而且變得更嚴重。
但說也奇怪,通常透析通路感染後,會有敗血性休克,而且通常會有化膿及菌血症。但這位病患沒有這些狀況。
就是不停的發燒。
這位病患被多位醫師婉拒後,轉至本人診間。
動脈支架過敏案例
診視後發現,他的洗腎通路很好,但是在某一次通血管的時候,不知為何,放了一段套膜支架。自從放了那個支架後。這位
病患就開始了數個月的發燒之旅
同時,也搞清楚為何其他醫師不願處理這個問題:他的支架是內科醫師放置,但是出了問題要取出來時,要找外科醫師。
問題是他們醫院的血管外科醫師自已平常也有在放支架。以外科醫師的立場。當然是覺得,要找原來的內科介入醫師處理這個併發症。同時,因為這個支架放置得非常深,已經放到胸腔的大血管內,想要全部移除,除了手術困難外,也會損失病人賴以洗腎的通路。
其實在決定幫病患處理這個併發症之前,我也猶豫很久。主要是怕拿掉這個人工支架後,病人還一直發燒,又損失他的生命線。
兩次門診後,病患滿臉憂愁,因為生活與生計都發生困難,再不處理真的不行了。
手術是以全身麻醉進行,先在鎖骨上分出血管,切斷後慢慢的把支架剝開,從在一團血海中,從胸腔血管中拉出。
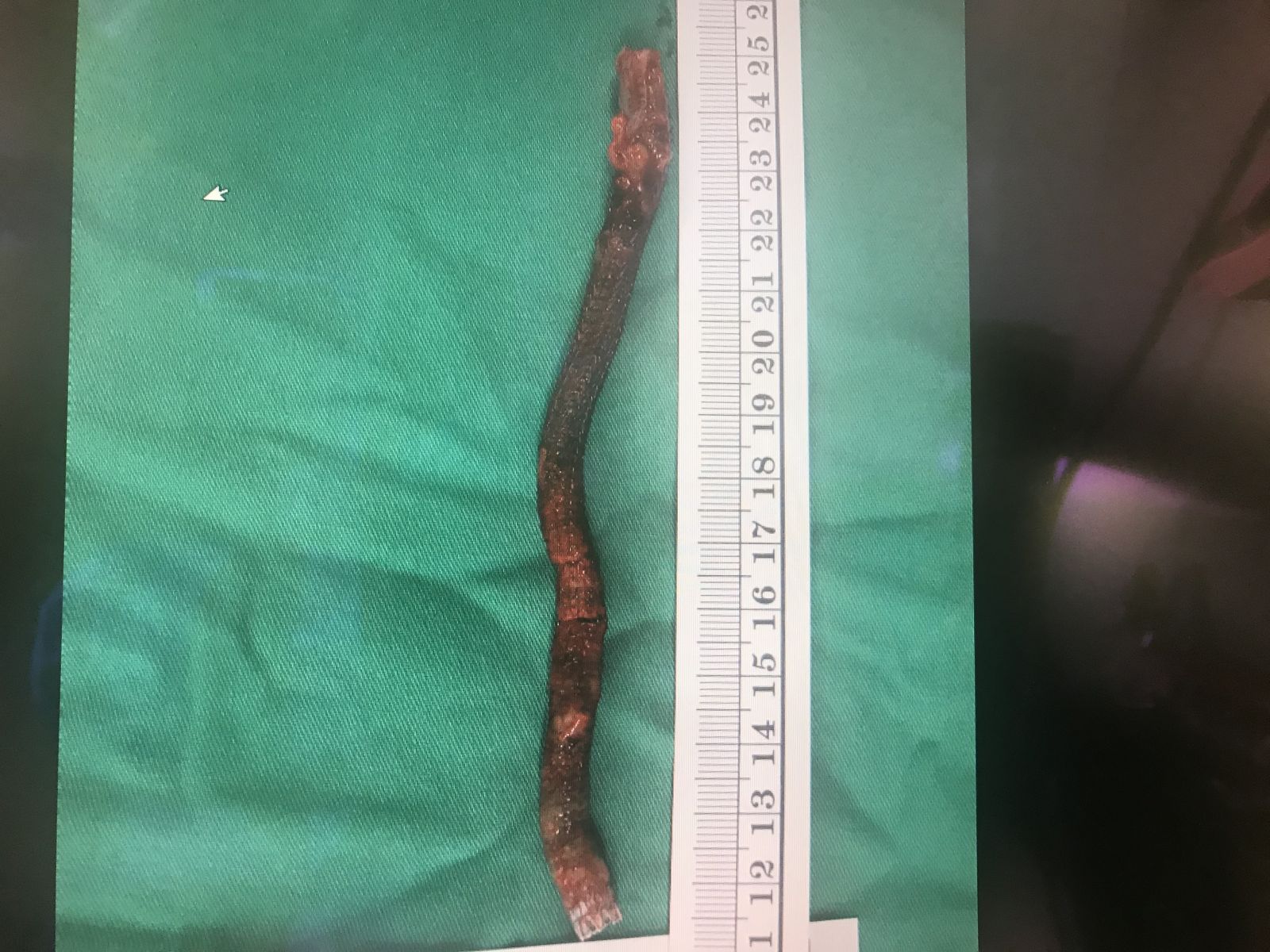
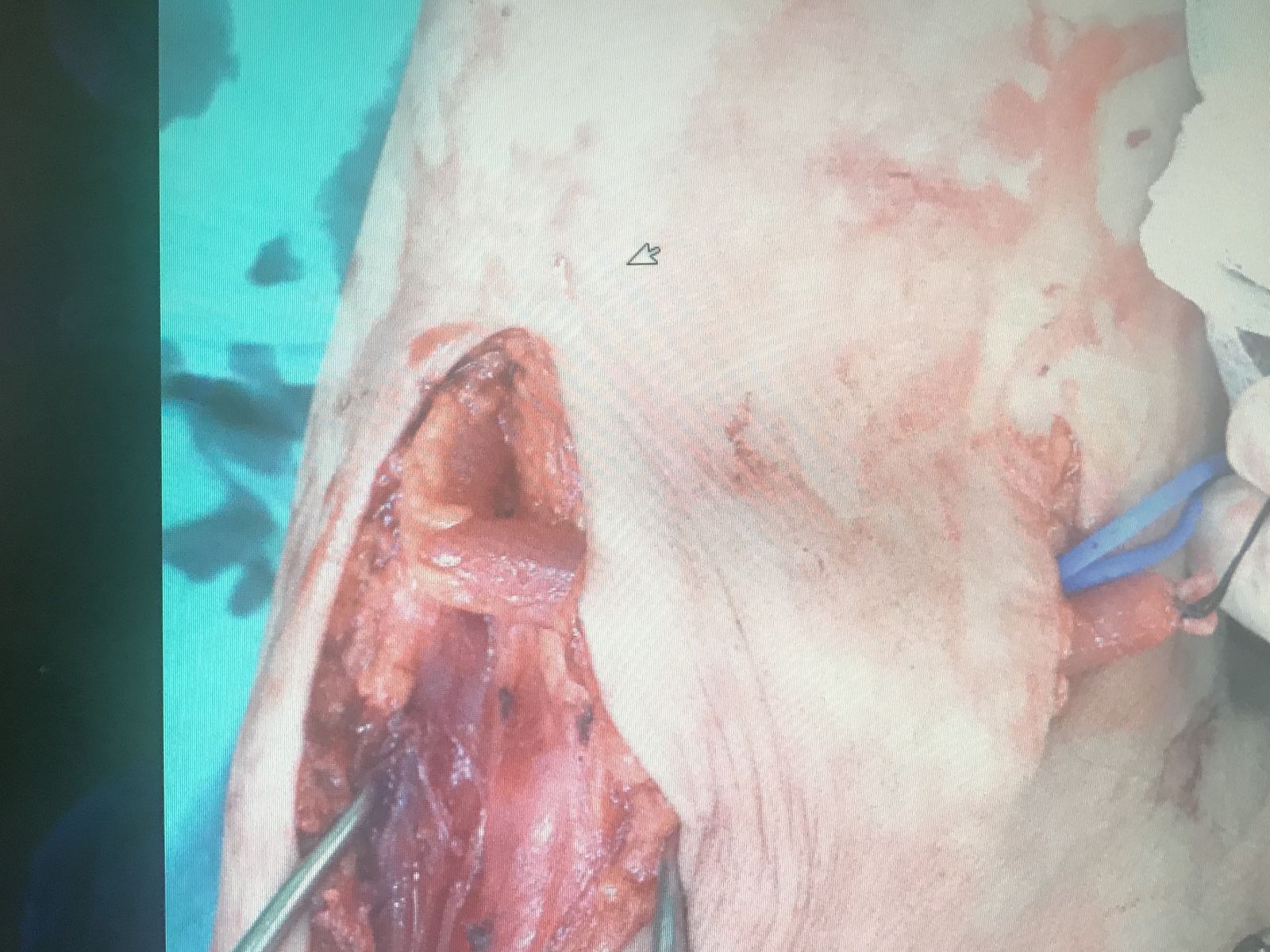
拿掉支架後,病患的自體廔管的靜脈長度勉強夠用,利用頭臂靜脈轉位至貴要靜脈術 (Cephalic vein translocation onto basilic vein) 保留他的自體廔管,讓他不用放一個臨時洗腎管度過術後復原期。
拿掉支架的第二天,病人就沒再發燒,老實說我的心中才鬆了一口氣。現在病患大概半年還是一年回來門診一次。好久沒看到他,應該還好吧?
處理新型治療方式的併發症,正是傳統手術的核心價值。感謝阿廣的老師們不藏私的指導,在關鍵時刻方能幫助病患,讓他們暫離病痛。
閱讀更多:
冠狀動脈繞道手術(CABG)是什麼?術後可以活多久?了解心臟繞道手術風險、費用
2025 年 7 月 17 日骨盆底肌肉筋膜炎看哪科?症狀有哪些?慢性下腹痛勿忽視!
2025 年 7 月 8 日【Vein in Venice】專注靜脈疾病、微創治療與影像技術的國際會議
2025 年 6 月 19 日





